Für Ärzte und Therapeuten
sekretorisches Immunglobulin A (sIgA)
Sekretorisches IgA im Stuhl
Sekretorisches Immunglobulin A (sIgA): Antigen-Fänger an der Schleimhaut
Mit Hilfe des Schleimhaut-Parameters sekretorisches Immunglobulin A - kurz sIgA - können Sie Störungen der Schleimhaut-Abwehr verlässlich aufdecken. Der Parameter ist Teil des KyberPlus-Baukastensystems.
Das sekretorische IgA ist häufig vermindert bei:
- rezidivierenden Infekten der Schleimhäute
- Atopien und
- chronisch-entzündlichen Darmerkrankungen.
Erhöhtes sIgA weist dagegen auf eine gesteigerte Abwehrleistung der Darm-Mukosa hin, um zum Beispiel Infektionserreger zu bekämpfen, eine Fehlbesiedlung des Darms zu regulieren oder Nahrungsmittelallergene abzuwehren. Alle drei Ursachen können für Diarrhoen und Meteorismus verantwortlich sein.
sIgA bietet spezifischen Schleimhaut-Schutz
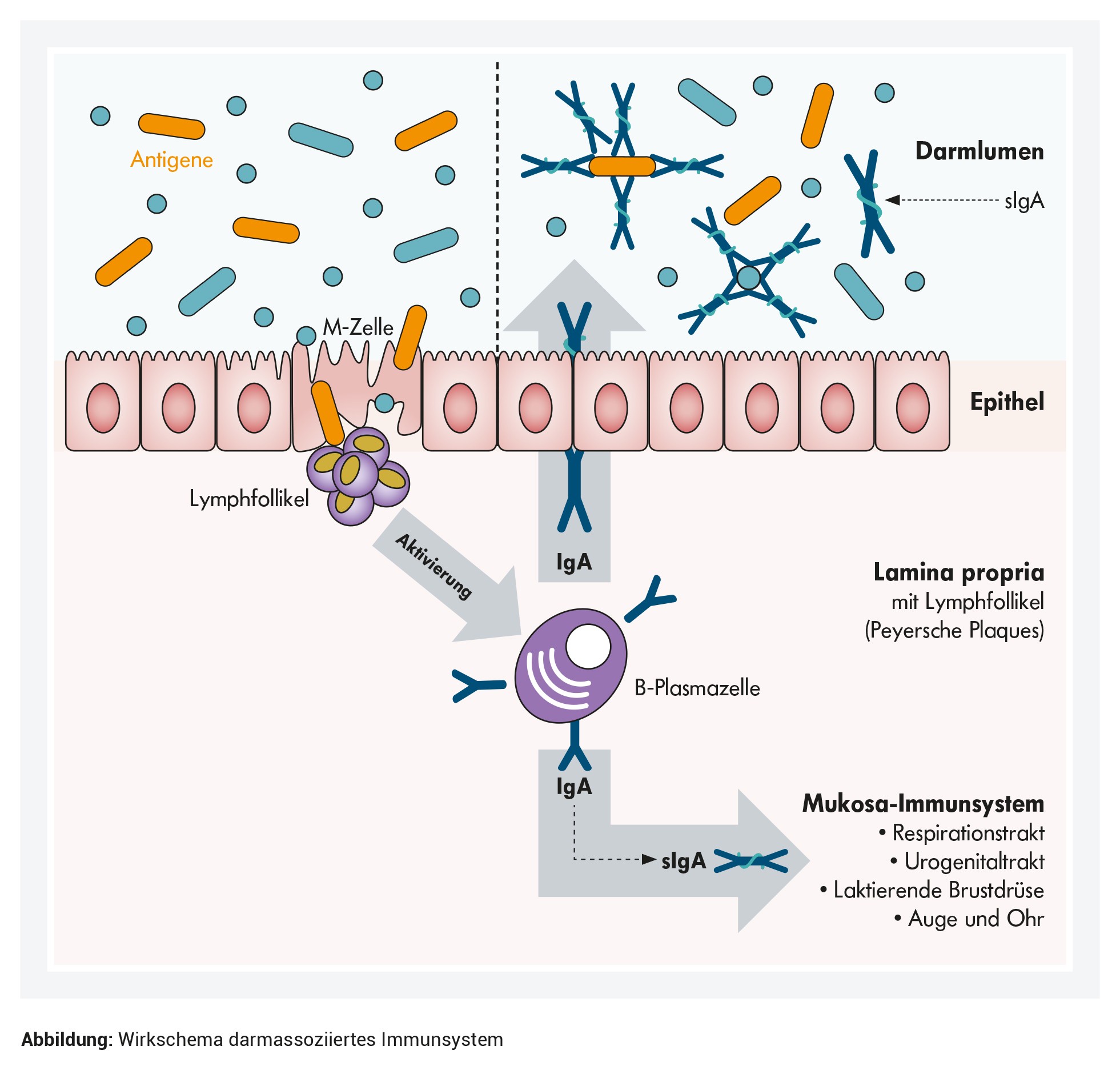
Mit dem sekretorischen IgA beteiligt sich das adaptive Immunsystem am Schleimhaut-Schutz: Bei Gesunden regen Antigene wie Bakterien oder Nahrungsbestandteile die Bildung des IgA in den B-Zellen an. Die M-Zellen der Darmschleimhaut transportieren dafür Antigene durch das Epithel zum darunterliegenden Lymphgewebe. Oder spezialisierte dendritische Zellen „greifen“ zwischen den Epithelzellen hindurch und "nehmen Proben" aus dem Lumen. Das regt die Entwicklung IgA-bildender B-Plasmazellen an (1,2). Die dendritischen Zellen bilden zusätzlich das Enyzm Stickoxidsynthase, das die B-Plasmazellen umprogrammiert. In der Folge produzieren sie später IgA - statt anderer Antikörperklassen (3). Das IgA macht mit etwa 15 Prozent einen bedeutenden Anteil aller Immunglobuline im Körper aus (4).
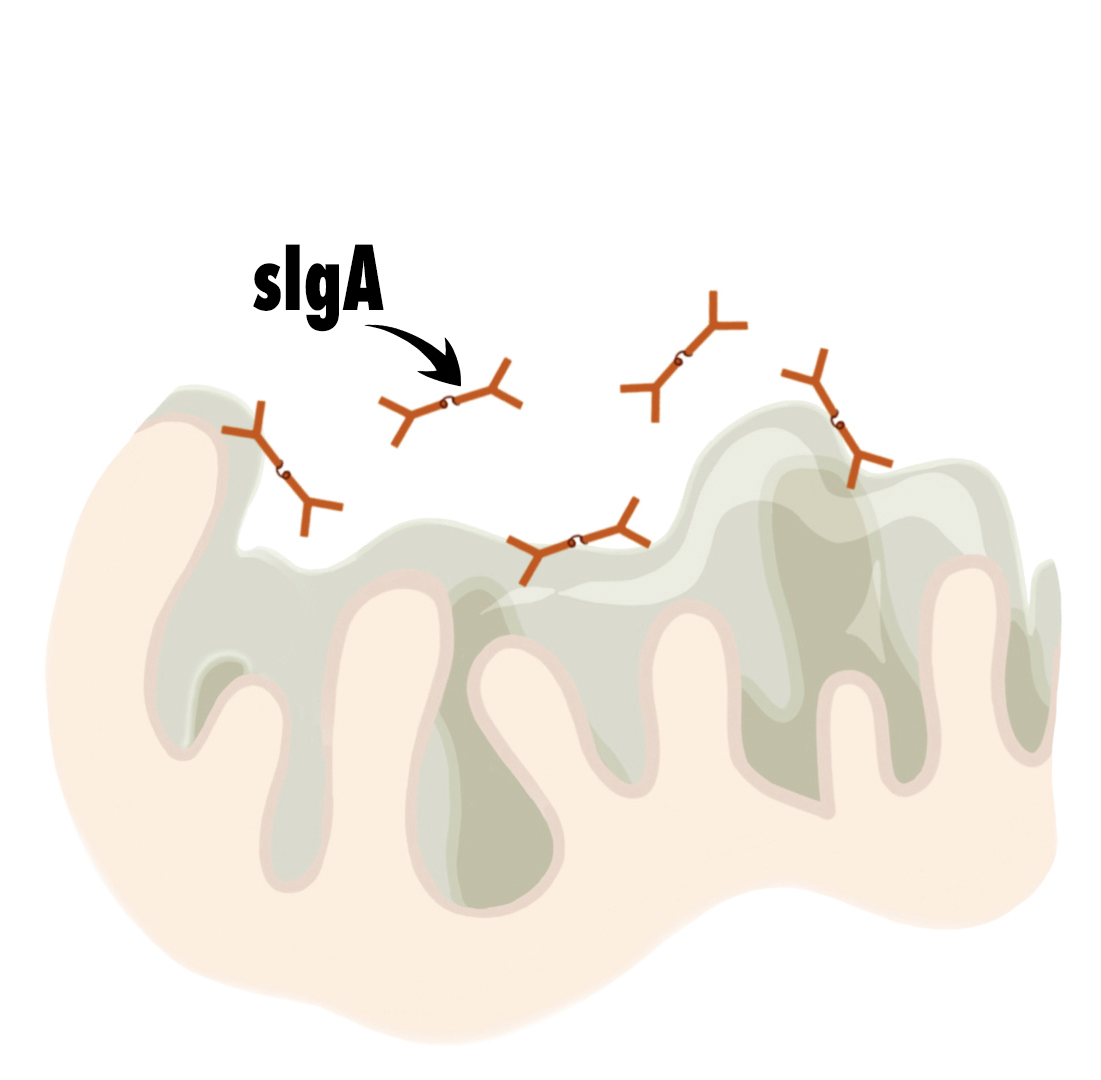

Abwehr an allen Schleimhautbereichen
Die angeregten B-Zellen wandern mit Hilfe des Lymph- und Blutkreislaufs innerhalb des Mukosa-Immunsystems. Homing-Rezeptoren leiten sie schließlich als B-Plasmazellen in ihr spezifisches Zielgewebe: zum Beispiel in das Subepithel des Darms, der Bronchien oder der Milchdrüsen. Dort produzieren sie IgA-Dimere - zwei miteinander verbundene IgA-Moleküle. Schleusen die Epithelzellen die IgA-Dimere nach außen, beispielsweise ins Darm-Lumen, bleibt ein Teil des Epithelzell-Rezeptors an den Immunglobulinen hängen und bildet zusammen mit dem IgA-Dimer das sekretorische IgA. Die sekretorische Komponente - das Rezeptorfragment - schützt die Immunglobuline vor Angriffen von Verdauungsenzymen und Mikroben.
Befindet sich ausreichend sekretorisches IgA an der Schleimhaut und im Lumen, können sich Krankheitserreger nicht an die Schleimhaut anheften und vermehren. Zum Teil bindet das sIgA auch an die natürliche Mikrobiota, möglicherweise um ihre Zusammensetzung zu beeinflussen5.
Abwehr ohne Entzündung
Das sekretorische IgA wehrt Bedrohungen vom Epithel ab, ohne Entzündungen und die damit verbundenen Schäden auszulösen (6). Es bindet an Bakterien, Viren und Nahrungsbestandteile; anschließend transportieren die Peristaltik des Darms - oder auch das Flimmerepithel der Bronchien - das sIgA samt gebundenen Krankheitserregern ab.
Das sekretorische IgA kann somit:
- das Epithel vor bakteriellen Toxinen und Infektionserregern schützen (1,4).
- zur oralen Toleranz gegenüber Nahrungsmittel-Antigenen beitragen.
- die physiologische Mikrobiota am Eindringen in das Darm-Epithel hindern und so die Immuntoleranz fördern (6,7).
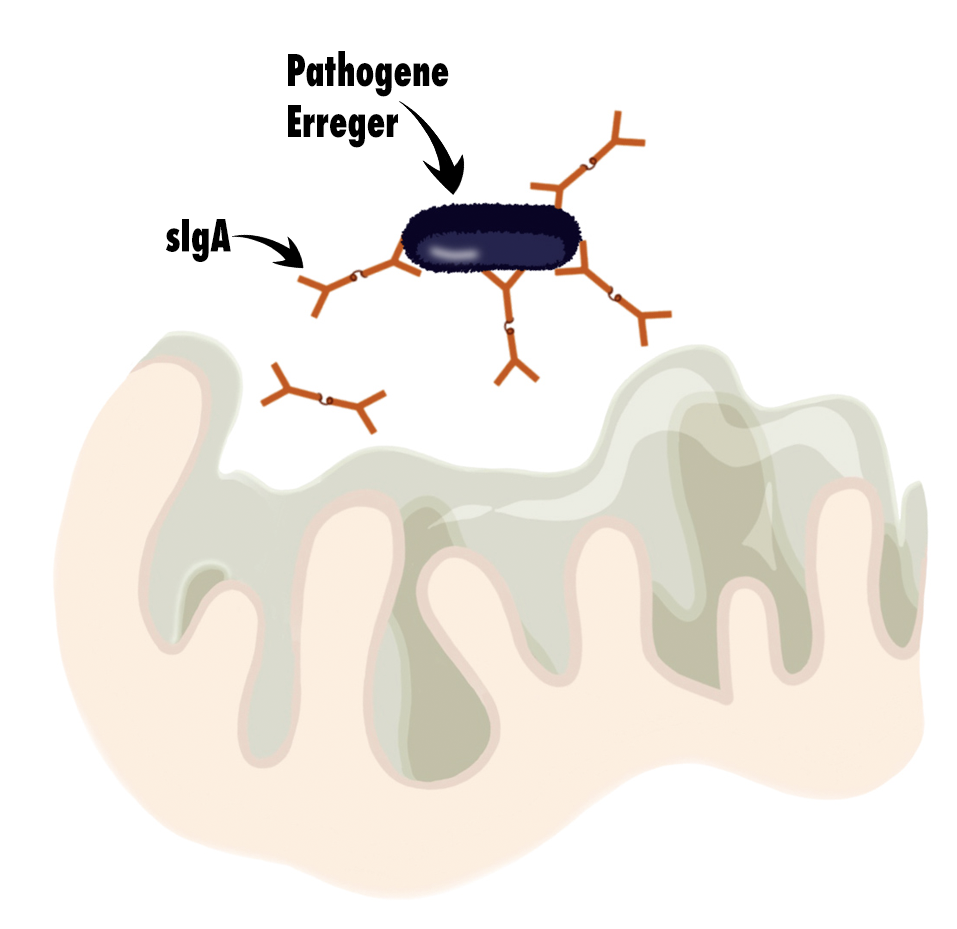
Niedrige sIgA-Werte und ihre Ursachen
Niedrige sIgA-Werte an der Schleimhaut können auf verringerte Zellzahlen der immunmodulierenden Mikrobiota und auf ein fehlgesteuertes oder alterndes Immunsystem zurückgehen. Ein humoraler Immundefekt wie ein selektiver Immunglobulin-A-Mangel ist ebenfalls möglich. Und noch ein weiterer Effekt kann für dauerhaft niedrige sIgA-Werte sorgen: Regen eine bakterielle Fehlbesiedelung oder bestimmte Lebensmittelallergene dauerhaft die sIgA-Produktion an, kann sich die IgA-Produktion nach einer Weile erschöpfen und der sIgA-Spiegel sinkt.
Beurteilung der sIgA-Werte pro ml Stuhl:
- <250 µg: stark vermindert
- 250-509 µg: vermindert
- 510-2040 µg: normal
- >2040 µg: erhöht
Abwehr steigern - oder erhöhten Werten nachspüren
Bei verminderten sIgA-Werten können Sie die sIgA-Sekretion an der Schleimhaut über die Gabe von immunmodulierenden Darmbakterien steigern. Das physiologische Darmbakterium Enterococcus faecalis kann zum Beispiel ruhende B-Plasmazellen aktivieren und so ihre Teilung fördern. Begleitend steigt die sIgA-Menge an, wie Wissenschaftler im Tierexperiment zeigten (8). Neben der Mikrobiologischen Therapie eignen sich zum Beispiel auch die Ernährungstherapie und die Phytotherapie, um die Schleimhautabwehr über das sekretorische IgA zu stärken.
Sind die sIgA-Werte dagegen erhöht, empfiehlt es sich, den genauen Ursachen auf den Grund zu gehen: Eine bakterielle Dysbiose zeigt sich in der KyberBiom-Diagnostik, Infektionserreger erfasst das Enteropathogene-Erreger-Panel und Nahrungsmittelallergien lassen sich zum Beispiel über die KyberAllergoPlex-Diagnostik abklären.

Leistungsverzeichnis
- sekretorisches IgA
Was kreuze ich an?
Auf unseren Auftragsformularen "Privatversicherte Patienten" und "Selbstzahler" finden Sie in der linken Spalte auf der 2. unter der Ziffer:
- d3 Sekretorisches IgA
Haben Sie noch Fragen? Unter unseren Hotline-Nummern beantworten wir sie gerne.
Hinweise zur Probenentnahme
Hinweise zur Entnahme von Stuhlproben
Für die Zonulinuntersuchung im Blut werden mindestens 2 ml Serum oder Vollblut ohne Zusätze benötigt. Probe bis zum Versand im Kühlschrank bei 4-8°C lagern.
Literatur
- McGhee J. R. and Fujihashi K., 2012: Inside the Mucosal Immune System. PLOS one 10: e1001397.
- Frick J. S. und Autenrieth I. B.: Wechselwirkung zwischen Darmflora und intestinalem Immunsystem. In: Probiotika, Präbiotika und Synbiotika, S. C. Bischoff (Hrsg.). 2009, Georg Thieme Verlag.
- Tezuka H. et al. 2007: Regulation of IgA production by naturally occurring TNF/iNOS-producing dendritic cells. Nature 448:929.
- Siddiqui I. et al. 2017: Update on clinical and research application of fecal biomarkers for gastrointestinal diseases. World J Gastrointest Pharmacol Ther 6: 39.
- Bunker J.J. and Bendelac A., 2018: IgA Responses to Microbiota. Immunity. 49(2): 211-224. doi: 10.1016/j.immuni.2018.08.011.
- Faria A. M. et al., 2013: Food components and the immune system. From tonic agents to allergens. Frontiers in Immunology 4: 102.
- Macpherson A. J. and Uhr T., 2004: Induction of protective IgA by intestinal dendritic cells carrying commensal bacteria. Science 303: 1662.
- Rusch V. & K. Zimmermann. Microbial therapy with Enterococcus faecalis and Escherichia coli: Experimental and clinical data. In: Probiotics: Prospects of use in opportunic infections, Fuller R. et al. (Hrsg.), 1995.
